Dat mensen met schizofrenie meer actieve immuuncellen in hun hersenen hebben, was al bekend. Maar onlangs is deze verhoogde activiteit ook ontdekt bij mensen die de aandoening nog niet hadden. Dankzij deze ontdekking kunnen wellicht nieuwe behandelingen worden ontwikkeld die zich beter richten op de oorzaak van schizofrenie.
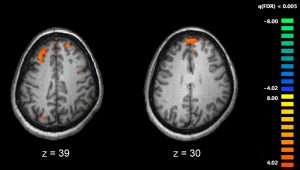
Het idee dat het immuunsysteem een rol speelt bij schizofrenie werd tien jaar geleden voor het eerst geopperd. Sindsdien zijn er enkele onderzoeken geweest die uitwezen dat mensen met schizofrenie meer actieve microglia hebben, de immuuncellen van de hersenen.
Peter Bloomfield van Imperial College London vroeg zich af of deze verhoogde immuunactiviteit waar te nemen is voordat iemand gediagnosticeerd wordt met schizofrenie. Zijn team onderzocht veertien mensen met een ‘ultrahoog risico’ op de aandoening. Ze waren al naar de dokter gestapt met symptomen als paranoia en hallucinaties, maar ze hadden nog geen psychotische gehad. In 20 à 35 procent van de gevallen wordt bij deze mensen later schizofrenie geconstateerd.

Oudere spier kampt met haperende energievoorziening
Wat gebeurt er met je spieren als je ouder wordt? De achteruitgang een spier blijkt het gevolg te zijn van een haperende energievoorziening.
Met behulp van een kleurstof die de actieve cellen zichtbaar maakt en een PET-scanner vergeleek Bloomfields team de activiteit van de microglia van deze mensen met die van mensen met schizofrenie én met die van gezonde mensen. Ze ontdekten de verhoogde activiteit van de microglia bij zowel de mensen met schizofrenie als bij de mensen met ultra-hoog risico op de aandoening.
‘Vooral de correlatie tussen het niveau van de activiteit en de ernst van de symptomen is interessant’, zegt Bloomfield. Tijdens het onderzoek ontwikkelden twee van de veertien personen met ultra-hoog risico ook daadwerkelijk schizofrenie en een schizotypische stoornis.
Veelbelovend vooruitzicht
Als de bevindingen uit dit onderzoek gerepliceerd kunnen worden in omvangrijkere onderzoeken, kunnen artsen mogelijk eerder herkennen wie kans maakt om schizofrenie te ontwikkelen en hun een preventieve behandeling aanbieden, zegt Peter Uhlhaas at the University of Glasgow in the UK. ‘Dit maakt het mogelijk om in te grijpen voordat er een psychose optreedt, dat is een veelbelovend vooruitzicht.’
Op dit moment wordt schizofrenie bestreden met medicijnen die de neuronale activiteit in de hersenen dempen. Deze medicijnen werken niet voor iedereen en gaan gepaard met bijwerkingen zoals gewichtstoename, hartproblemen en impotentie. ‘Erg vervelend’, zegt Stephen Woord van de universiteit van Birmingham in Engeland. ‘Veel mensen stoppen daarom met deze medicijnen.
Dankzij deze bijwerkingen zijn de medicijnen ongeschikt voor mensen waarbij wel een ultrahoog risico is vastgesteld, maar die niet per se de aandoening krijgen. Als aangetoond wordt dat ontstekingsremmende medicijnen werken bij schizofrenie, kunnen ze wellicht ook bescherming bieden aan degenen met ultrahoog risico, zegt Woord. Er zijn inmiddels plannen voor medisch onderzoek naar het effect van minocycline, een antibioticum dat ook een ontstekingsremmende werking heeft.
Maar zelfs als de ontstekingsremmende medicijnen een werkzame behandeling blijken te zijn, dan blijft de oorzaak van schizofrenie onbekend. De overactieve microglia blijken misschien een symptoom van een andere boosdoener. Totdat er een echte verklaring voor schizofrenie is, doen patiënten er goed aan er een gezonde levensstijl op na te houden met genoeg lichaamsbeweging en verantwoorde voeding, aldus Wood. Ook sociale steun en het bestrijden van bronnen van stress zijn van vitaal belang, zegt hij.
Altijd op de hoogte blijven van het laatste wetenschapsnieuws? Meld je nu aan voor de New Scientist nieuwsbrief.
Lees verder:
